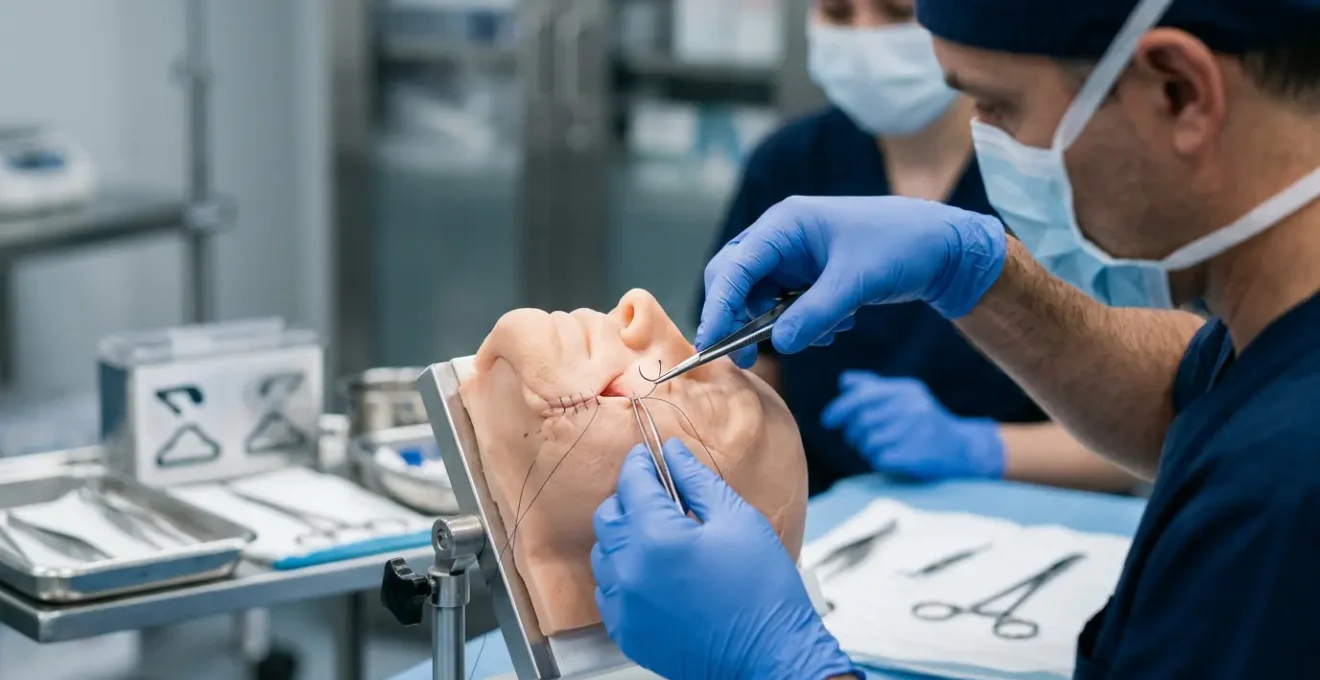
L’età adulta non è un ostacolo alla chirurgia ricostruttiva, ma un’opportunità strategica per un risultato definitivo e funzionale.
- La stabilità scheletrica del viso adulto permette correzioni ossee e nasali che non verranno alterate dalla crescita.
- La maturità psicologica del paziente garantisce una maggiore collaborazione e aderenza ai percorsi riabilitativi, massimizzando i risultati.
Raccomandazione: L’approccio vincente è un’alleanza terapeutica tra chirurgo e paziente, mirata a ricostruire l’architettura funzionale del volto per riconquistare masticazione, fonazione e respirazione.
Convivere con gli esiti di una malformazione congenita come la labiopalatoschisi, o con le conseguenze di un trauma facciale, significa spesso affrontare sfide quotidiane che vanno ben oltre l’aspetto esteriore. La difficoltà a masticare correttamente, i problemi di fonazione che minano la sicurezza nel comunicare, o una respirazione compromessa sono realtà invisibili ma profondamente impattanti. Molti adulti credono, erroneamente, che sia “troppo tardi” per intervenire, rassegnandosi a una qualità di vita ridotta o pensando che la chirurgia offra solo un beneficio estetico.
Ma se vi dicessi che l’età adulta, con la sua stabilità strutturale e la sua maturità emotiva, non è un limite ma un’opportunità strategica? La chirurgia ricostruttiva moderna non si limita a migliorare l’aspetto: il suo obiettivo primario, soprattutto nell’adulto, è la riconquista funzionale. Non si tratta di “cancellare” una cicatrice, ma di ricostruire un’architettura complessa – quella del vostro volto – per restituirvi funzioni essenziali. È un’alleanza terapeutica, un percorso condiviso tra medico e paziente, dove la consapevolezza di quest’ultimo diventa un fattore chiave per il successo.
Questo articolo non parlerà di ritocchi, ma di ricostruzione. Esploreremo insieme perché intervenire da adulti non solo è possibile, ma spesso più efficace per ottenere un risultato stabile e definitivo. Analizzeremo gli aspetti funzionali, le tecniche più avanzate per la gestione delle cicatrici e dei nervi, e il fondamentale percorso di preparazione psicologica per accogliere un “nuovo sé”, più funzionale e sereno.
In questa guida approfondita, affronteremo ogni aspetto del percorso ricostruttivo nell’adulto. Scoprirete la distinzione cruciale tra approccio estetico e funzionale, le moderne soluzioni per le problematiche più comuni e perché l’età matura può essere il vostro più grande alleato.
Sommario: Guida alla chirurgia ricostruttiva funzionale nell’adulto
- Ricostruttiva o estetica? Come distinguere i due approcci in un intervento al naso rotto?
- Perché alcune cicatrici diventano spesse e come trattarle con laser frazionato a 6 mesi?
- Quanto tempo ci vuole per riacquistare la sensibilità al palato dopo un intervento per cancro?
- Protesi in titanio o ceramica? Quale materiale è più biocompatibile per l’italiano medio?
- Come preparare la mente al “nuovo volto” dopo una ricostruzione complessa?
- Operarsi a 20, 30 o 40 anni? L’età che massimizza il risultato psicologico?
- Perché la fisioterapia facciale è obbligatoria prima di un intervento su viso paralizzato?
- Labbro leporino nell’adulto: perché operarsi a 30 anni è più efficace che a 5?
Ricostruttiva o estetica? Come distinguere i due approcci in un intervento al naso rotto?
La distinzione tra chirurgia ricostruttiva e chirurgia estetica del naso è una delle domande più frequenti e cruciali che ricevo. La risposta non risiede tanto nella tecnica chirurgica, quanto nell’obiettivo primario dell’intervento. Come sottolinea il Dott. Giuseppe Spinelli, esperto del settore:
I pazienti sottovalutano gli aspetti funzionali. Credono che estetica e funzionalità siano totalmente separate. Molti pensano di respirare bene semplicemente perché non hanno mai respirato in modo diverso.
– Dott. Giuseppe Spinelli, Rinoplastica Estetica e Funzionale – Tecniche, Costi e Risultati
Un intervento di rinoplastica funzionale (o rinosettoplastica) mira a correggere una deviazione del setto nasale, un’ipertrofia dei turbinati o altre anomalie strutturali che causano ostruzione respiratoria. L’obiettivo è ripristinare il corretto flusso d’aria. L’aspetto del naso può cambiare come conseguenza, ma è un effetto secondario dell’obiettivo principale: la salute. Un intervento puramente estetico, invece, si concentra sulla modifica della forma e delle dimensioni della piramide nasale (il “dorso”, la “punta”) senza che vi sia una comprovata compromissione funzionale. Questa distinzione è fondamentale anche a livello burocratico: un intervento ricostruttivo per problematiche funzionali è spesso coperto dal Servizio Sanitario Nazionale, a differenza di quello puramente estetico.
Perché alcune cicatrici diventano spesse e come trattarle con laser frazionato a 6 mesi?
La guarigione di una ferita è un processo biologico complesso. A volte, il corpo produce una quantità eccessiva di collagene, portando alla formazione di cicatrici ipertrofiche (spesse e in rilievo) o, nei casi più severi, di cheloidi. Questo fenomeno è influenzato da genetica, sede e tipo di trauma. Il risultato è una cicatrice non solo antiestetica, ma spesso pruriginosa e retrattile, che può limitare il movimento se si trova vicino a un’articolazione. Fortunatamente, la tecnologia moderna offre soluzioni efficaci.
Il trattamento d’elezione per queste cicatrici, specialmente dopo i primi 6 mesi quando la cicatrice è “matura”, è il laser CO2 frazionato. Questa tecnologia agisce creando migliaia di micro-colonne di vaporizzazione termica nel derma, lasciando intatto il tessuto circostante.
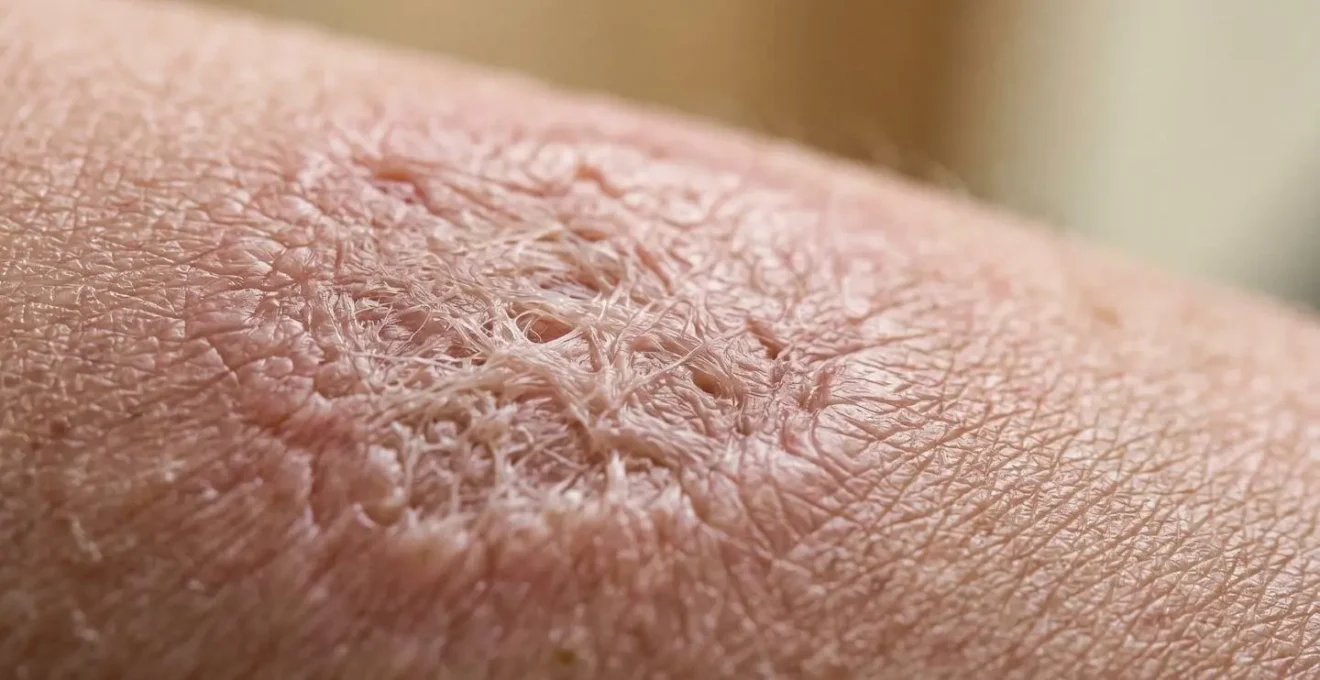
Come mostra l’immagine, questo danno controllato innesca una potente risposta di guarigione: il vecchio collagene disorganizzato viene rimosso e sostituito da nuovo collagene, più elastico e ordinato. Spesso, per massimizzare i risultati, si abbina il laser al PRP (Plasma Ricco di Piastrine). Un protocollo combinato di laser CO2 e PRP sfrutta i fattori di crescita presenti nel plasma del paziente stesso per accelerare la rigenerazione e ridurre l’infiammazione, portando a un appiattimento più rapido della cicatrice e a un miglioramento della sua texture e colore.
Quanto tempo ci vuole per riacquistare la sensibilità al palato dopo un intervento per cancro?
La perdita di sensibilità (parestesia) al palato, alla lingua o alle labbra è una possibile conseguenza di interventi chirurgici oncologici nel cavo orale, dovuta a lesioni dei rami nervosi del trigemino. Il recupero è un processo lento e variabile, che dipende dall’entità del danno e dalla capacità rigenerativa individuale. Non esiste una tempistica universale, ma un protocollo di gestione attiva può fare una grande differenza. Il recupero nervoso è più rapido ed efficace nei primi mesi dopo l’intervento.
La Società Italiana di Chirurgia Maxillo-Facciale (SICMF) delinea un approccio proattivo. Secondo il loro protocollo per la gestione delle lesioni nervose, il percorso inizia subito dopo l’intervento. Al paziente vengono somministrati integratori specifici come L-acetilcarnitina, acido alfalipoico e vitamine del gruppo B, noti per supportare la rigenerazione delle fibre nervose. La sensibilità viene monitorata con test specifici (valutazione della sensibilità termica, tattile e dolorifica) a intervalli regolari, di solito ogni 2-3 settimane all’inizio, per poi passare a un controllo cruciale a 3 mesi.
Se dopo questo periodo il recupero è minimo o assente, si possono considerare opzioni di microchirurgia ricostruttiva del nervo. È importante sottolineare che, sebbene la rigenerazione sia più vivace subito dopo il trauma, è possibile intervenire anche a distanza di anni, pur con una prognosi funzionale progressivamente inferiore. La chiave è non rassegnarsi e affidarsi a un team specializzato fin da subito.
Protesi in titanio o ceramica? Quale materiale è più biocompatibile per l’italiano medio?
Nella chirurgia ricostruttiva maxillo-facciale, la scelta del materiale per un impianto o una protesi è fondamentale per il successo a lungo termine. L’obiettivo è utilizzare un materiale che il corpo non riconosca come estraneo, permettendo un processo chiamato osteointegrazione: la fusione diretta e strutturale tra l’osso e la superficie dell’impianto. Per l’italiano medio, come per la popolazione generale, i due materiali d’elezione sono il titanio e la ceramica (zirconia).
Il titanio di grado medicale è da decenni il gold standard. La sua eccezionale biocompatibilità è dovuta al sottile strato di ossido che si forma spontaneamente sulla sua superficie, rendendolo inerte e resistente alla corrosione. È un materiale estremamente robusto, leggero e con decenni di studi clinici che ne attestano l’affidabilità. La ceramica (zirconia) è emersa come un’alternativa eccellente, soprattutto in implantologia dentale. Il suo principale vantaggio è il colore bianco, che offre un risultato estetico superiore in zone visibili, evitando il potenziale alone grigiastro che il titanio può a volte creare attraverso gengive sottili. È anch’essa altamente biocompatibile e non conduce calore. La scelta tra i due dipende dal sito di impianto, dalle necessità estetiche e funzionali, e da eventuali (rarissime) allergie documentate ai metalli.
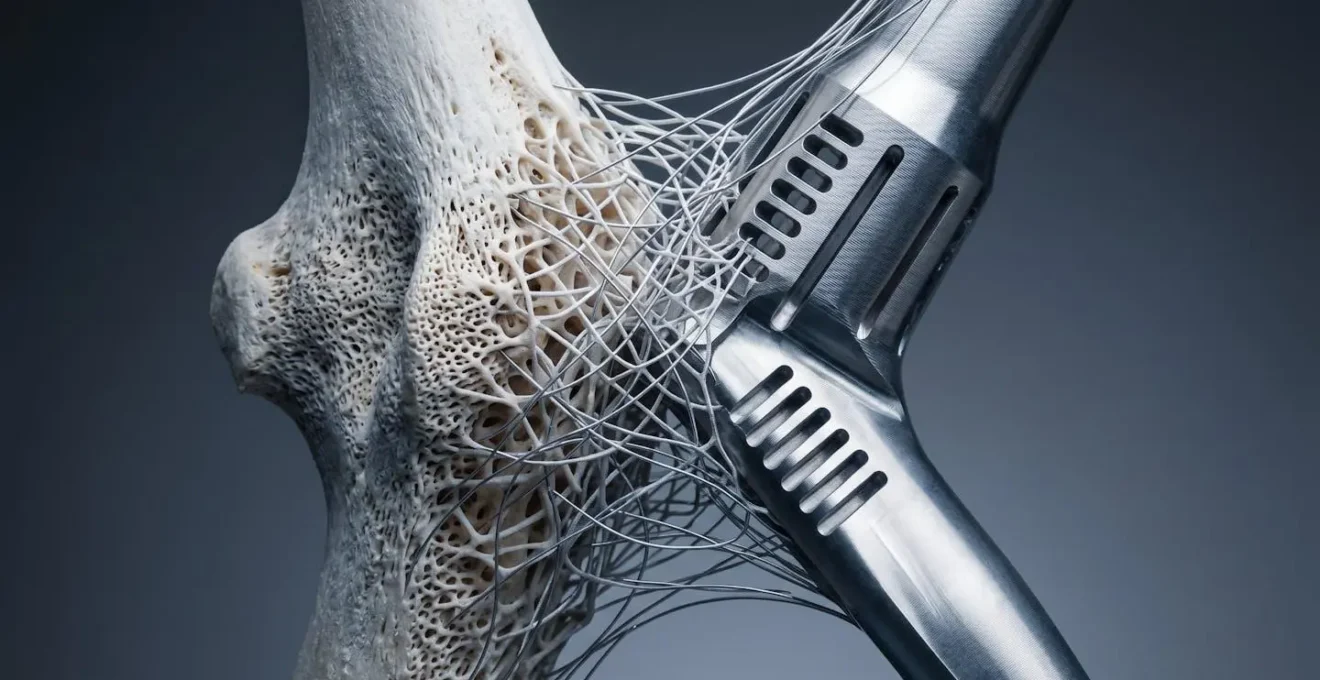
Indipendentemente dal materiale, ciò che conta è la sua capacità di integrarsi con l’osso, come simboleggiato nell’immagine. Entrambi i materiali, quando lavorati con specifiche micro-rugosità superficiali, offrono un’eccellente base per l’osteointegrazione, garantendo stabilità e durata nel tempo.
Come preparare la mente al “nuovo volto” dopo una ricostruzione complessa?
Una ricostruzione facciale, specialmente per esiti di labiopalatoschisi, è la tappa finale di un percorso che può durare una vita intera. Come evidenziano i dati, il percorso terapeutico completo può richiedere dai 18 ai 20 anni, un arco di tempo in cui l’immagine di sé si consolida attorno a una certa fisionomia. L’intervento chirurgico, pur essendo desiderato e necessario, rappresenta un cambiamento profondo che la mente deve essere preparata ad accogliere. Non si tratta solo di accettare un nuovo aspetto, ma di integrare una nuova percezione di sé.
Il Dott. Mario Zama, dell’Ospedale Bambino Gesù, cattura perfettamente il peso psicologico di questa condizione:
Per alcuni pazienti anche la piccola cicatrice che resta tra il labbro e il naso rappresenta un ricordo costante della malattia e di quello che ha comportato. Come se non fossero mai guariti del tutto. Per questo motivo è fondamentale il rapporto con le famiglie e il lavoro svolto dalle associazioni genitoriali.
– Dott. Mario Zama, Unità Operativa Complessa di Chirurgia Plastica e Maxillofacciale, Ospedale Bambino Gesù
Questa citazione sottolinea come la guarigione fisica non sempre coincida con quella emotiva. La preparazione psicologica, quindi, non è un optional, ma una parte integrante della terapia. Affrontare questo passaggio richiede un approccio strutturato.
Piano d’azione per prepararsi al cambiamento
- Supporto Psicologico Specializzato: Intraprendere un percorso con uno psicologo o psicoterapeuta esperto in dismorfismo corporeo e chirurgia ricostruttiva. Aiuta a elaborare le aspettative e a gestire le emozioni nel post-operatorio.
- Confronto con le Associazioni: Entrare in contatto con associazioni di pazienti. Parlare con chi ha già vissuto l’esperienza offre un supporto pratico ed emotivo ineguagliabile e aiuta a normalizzare le proprie paure.
- Visualizzazione Funzionale: Spostare il focus mentale dal “come apparirò” al “cosa potrò fare”. Immaginarsi mentre si respira a pieni polmoni, si mangia con facilità o si parla chiaramente aiuta a legare il cambiamento a un beneficio concreto.
- Dialogo Aperto con il Chirurgo: Discutere apertamente delle proprie paure e aspettative. L’utilizzo di simulazioni 3D, se disponibili, può aiutare a familiarizzare con il risultato potenziale, rendendolo meno “estraneo”.
- Pianificazione del Post-Operatorio: Organizzare un periodo di tranquillità dopo l’intervento, circondandosi di persone di supporto. Avere un piano chiaro per le settimane successive riduce l’ansia legata all’ignoto.
Operarsi a 20, 30 o 40 anni? L’età che massimizza il risultato psicologico?
La labiopalatoschisi è una delle malformazioni congenite più comuni, con una frequenza, secondo il Registro Nazionale italiano, di circa 1 caso ogni 830 nati. Molti interventi primari vengono eseguiti nell’infanzia, ma spesso sono necessari ritocchi o interventi maggiori in età adulta. La domanda su quale sia l’età “migliore” per operarsi non ha una risposta unica, ma diverse considerazioni psicologiche e motivazionali a seconda della decade di vita.
A 20 anni, la spinta è spesso legata al desiderio di accettazione sociale e alla costruzione della propria identità nel mondo delle relazioni e del lavoro. L’intervento può essere vissuto come un rito di passaggio, la chiusura definitiva con un’infanzia segnata da visite mediche e difficoltà. La motivazione è alta, ma le aspettative possono essere idealizzate.
A 30 anni, la decisione è solitamente più matura e introspectiva. Non è più solo una questione di apparire, ma di “stare bene”. La spinta deriva dalla ricerca di una migliore qualità di vita, dal voler risolvere problemi funzionali (respiratori, fonatori) che limitano la quotidianità o la carriera. Il paziente a 30 anni è un partner più consapevole e collaborativo, con una maggiore comprensione del percorso e delle sue sfide: è l’incarnazione della maturità collaborativa.
A 40 anni e oltre, la motivazione è quasi sempre puramente funzionale. Si interviene perché un problema trascurato si è aggravato o perché si raggiunge finalmente la stabilità emotiva ed economica per affrontare un percorso a lungo rimandato. Il risultato psicologico è spesso un profondo senso di sollievo e di cura di sé, un atto di auto-accudimento che porta a un benessere tangibile.
Perché la fisioterapia facciale è obbligatoria prima di un intervento su viso paralizzato?
Immaginate il sistema muscolare del volto come un’orchestra. In caso di paralisi facciale (ad esempio, a seguito di un trauma o di una resezione tumorale), il nervo che funge da “direttore d’orchestra” smette di inviare segnali. Di conseguenza, i muscoli (gli “strumenti”) non solo smettono di suonare, ma con il tempo si atrofizzano, perdono tono ed elasticità. Un intervento di microchirurgia può riparare o sostituire il nervo, ma se i muscoli non sono pronti a ricevere il nuovo segnale, il risultato funzionale sarà scarso.
Ecco perché la fisioterapia facciale pre-operatoria (e spesso anche la logopedia) non è un’opzione, ma un passaggio obbligatorio. Il suo scopo è duplice. In primo luogo, serve a mantenere i muscoli “vivi” e trofici attraverso la stimolazione passiva e attiva (quando possibile), evitando l’atrofia irreversibile. In secondo luogo, aiuta a “riprogrammare” il cervello, mantenendo attive le aree motorie dedicate a quei muscoli. Come emerge da protocolli specifici, un intervento riabilitativo precoce evita il consolidamento di meccanismi di compenso anomali, che sono poi difficilissimi da eliminare.
Lavorare con un fisioterapista specializzato prima dell’operazione significa preparare il terreno. Si “risvegliano” i muscoli e si crea la condizione ideale affinché, una volta ripristinata la connessione nervosa, il movimento possa tornare in modo più rapido e coordinato. Saltare questa fase è come riparare un interruttore della luce senza aver prima controllato che la lampadina non sia fulminata: si rischia di fare un lavoro a metà.
Da ricordare
- La chirurgia ricostruttiva nell’adulto non è estetica, ma una riconquista funzionale mirata a migliorare respirazione, masticazione e fonazione.
- L’età adulta è un vantaggio strategico: la stabilità scheletrica permette risultati definitivi e la maturità psicologica garantisce una migliore aderenza al percorso.
- Il successo di un intervento complesso dipende in modo cruciale dalla preparazione: il supporto psicologico e la fisioterapia pre-operatoria sono parti integranti e non negoziabili della terapia.
Labbro leporino nell’adulto: perché operarsi a 30 anni è più efficace che a 5?
In Italia nascono circa 600 bambini all’anno con labiopalatoschisi, e il percorso di cura inizia fin dai primi mesi di vita. La chirurgia pediatrica è un capolavoro di adattamento: si interviene a più riprese per accompagnare e guidare la crescita dello scheletro facciale. Ma allora perché un intervento in età adulta può essere considerato, per certi versi, “più efficace”? La risposta risiede in un concetto chiave: la stabilità strutturale definitiva.
L’approccio è radicalmente diverso. Mentre in età pediatrica si “insegue” la crescita, nell’adulto si lavora su una struttura ossea ormai assestata. Questo permette di pianificare un intervento unico e globale, che affronti simultaneamente le componenti ossee, cartilaginee (naso) e dei tessuti molli in modo definitivo. Come afferma un consensus scientifico sulla materia:
A 30 anni lo scheletro facciale è stabile. Ciò permette una correzione ossea e nasale definitiva, che non sarà alterata dalla crescita, evitando la necessità di revisioni multiple tipiche dell’età pediatrica. Il paziente è un partner attivo e motivato con aderenza scrupolosa alla riabilitazione post-operatoria.
– Consensus scientifico sulla chirurgia del labbro leporino nell’adulto
Operarsi a 30 anni non è come operarsi a 5. A 30 anni, il paziente non è un soggetto passivo, ma il protagonista di un’alleanza terapeutica. La sua motivazione, la sua comprensione del percorso e la sua aderenza precisa alla fisioterapia e alla logopedia post-operatoria sono fattori che amplificano esponenzialmente il risultato chirurgico. L’obiettivo non è solo correggere una forma, ma ripristinare un’architettura funzionale complessa. In questo, la maturità e la collaborazione dell’adulto sono un vantaggio inestimabile, che trasforma l’intervento da semplice correzione a vera e propria riconquista.
Il primo passo verso la riconquista della vostra piena funzionalità è un’analisi specialistica approfondita. Valutare il vostro caso specifico con un team multidisciplinare è l’unica via per definire un percorso realmente su misura e raggiungere il benessere che meritate.